核医学について
核医学とは、ごく微量の、放射線を出している物質(ラジオアイソトープ)を目印として使い、病気の診断や治療をする医学の専門分野です。原則として、目印として用いられる物質は、既に体内にあると同じあるいは似た構造を持つ原子や分子ですので、基本的に薬品とは違い、体内に薬品のような副作用を引き起こすことはありません。核医学のコンセプトは、ラジオアイソトープを用いて、現在体内でどのような部位が活発な、あるいは低下した代謝を示しているかを察知することにあります。たとえば、心臓の検査(心筋シンチグラフィー)では、虚血を示している部位にはラジオアイソトープが少ししか吸収されませんので、部位や虚血の程度、広がり具合を可視化することができます。同じように、様々なガンや腫瘍の疑いがある場合にも、ラジオアイソトープの吸収の強度により良性・悪性の区別や、転移の有無などが、CTやMRIで異常が発見される以前の早期の段階で可視化が期待できます (PET/CT)。
核医学の検査では、静脈注入と、その後CTに似た機械での約20分のスキャンがほとんどの検査に共通のプロセスです. 特別なご用意や準備は必要ない場合がほとんどですが、個別の検査、特にPET/CTや、心筋の検査では、検査前の四時間程度の絶食や、特定のお薬を止めて頂く場合がございますので、ご予約の際にお確かめください。当科には日本人のスタッフもおりますので、ご質問などおありの際はご遠慮なくお訊ねください。
個別の検査の詳細については以下をご覧ください。
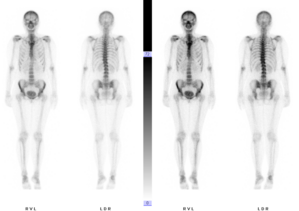
骨の代謝を画像化することにより、腫瘍や炎症(リューマチや骨髄炎)などの病変を評価します。分子レベルの代謝は、レントゲンやCT など他の放射線を用いた検査では可視化されないことも多いため、今までそれらの検査で異常が発見されなかった例や、病巣の早期発見にも期待されます。検査では、絶食など特別なご用意は必要ありません。検査では、少量のテクネシウムでマークした、ハイドロキシアパタイトに類似した物質を静脈注入し、約二時間後に約三十分ほどの撮影を行います。リューマチや骨髄炎などの病変を評価する場合には、放射性医薬品を注入直後の画像と、二時間後の画像と両方必要ですので、二回から三回の撮影が必要になります。どちらの場合でも、放射性医薬品の注入は最初に一回だけで、これらの物質が重ねて注射されることはありません。
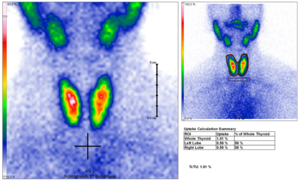
副甲状腺機能亢進症を引き起こす部位(多くは良性腫瘍)を画像にする検査です。機能亢進した細胞に集積する物質を静脈注射し、五分後、そして二時間後に撮影を行います。腫瘍が疑われる部位では、二時間後の集積が、注射直後の画像に比べて顕著になっていることが特徴です。
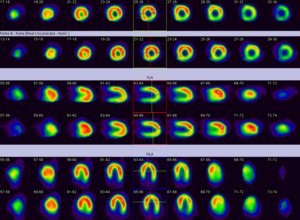
肺内の換気の分布画像を、肺血流分布の画像と比較することから、肺血栓の所在を評価します。腎臓機能の低下している方や、アレルギーなどにより造影剤を用いたCT検査が不可能、あるいは望ましくない方にも行えるという利点があります。更に、CT画像で異常が見られない微細な変化でも、換気や血流など機能レベルに顕著な変化がある場合には診断が可能という利点もあります。検査は、少量のテクネシウムガスの吸収直後の撮影と、肺毛細血管に一過性に分布する放射性医薬品の静脈注射した直後の撮影の二つの部分からなり、およそ40分の検査時間が必要となります。
摂取されたものの胃での滞留時間を評価します。慢性的に胃もたれや食後の不快感などがある方に、胃や食道部位での滞留時間や、ぺリスタルティックに関連した食物の移動の仕方に異常が見られるかを評価できます。検査では、少量の放射性物質でマークしたムースなどを摂食後、一時間半ほど食道と胃の部位の撮影を行います。胃の滞留時間が遅滞していると見られる場合には、更にその後三十分、一時間など時間を空けて短い撮影を行い、胃の中身が半減する時間の評価をします。
リンパの流れを画像にします。特に、乳がんや、皮膚の悪性腫瘍が見つかった方では、手術の前日に、腫瘍に近い部位にあるリンパ節を放射性物質でマークすることが一般に行われます。これにより、手術の際、腫瘍部位をドレナージしているリンパ節(これも腫瘍細胞を含んでいる可能性がある)を、放射性を探知するゾンデで素早く見つけて摘出することが出来、長い手術時間や、手術に伴う損傷が避けられます。
理論的には同じ方法が、例えばリンパ管の何等かの以上により、手足のむくみがとれない方に応用できます。検査では、放射性医薬品を手指または足趾の間に皮下注射します。この直後からおよそ二時間後まで、それぞれ短い撮影を行い、リンパの流れの左右差や、描出の異常部位を評価していきます。
ソマトスタチン受容体の分布を画像にします。胃腸や膵臓などに発生する良性腫瘍では、多くソマトスタチンと呼ばれるホルモン受容体を細胞表面に発現しています。この検査では、細胞のそのような性質を用い、この受容体にマッチする放射性物質を少量投与することにより、腫瘍部位の特定をしていきます。このような良性腫瘍は、ほてりや動悸、立ちくらみなどの症状を引き起こす一方、多くは小さいため普通のCTなどでの検査では異常が発見されないことも多いため、核医学的なアプローチが腫瘍発見に寄与される典型的な例となります。
この検査では、副腎髄質のクロム親和性細胞から発生する腫瘍(褐色細胞腫や神経芽細胞腫、傍神経節腫など)とその転移を発見することを目的として、これらの細胞に取り込まれる性質を持つ放射性物質を少量静脈注射した後、直後と四時間後、そして24時間後に撮影をそれぞれ30分ほどかけて行います。
パーキンソン病の早期発見、殊に、パーキンソン病の病態を呈する疾患の中で、原因の違いにより治療が異なるものがあるため、脳内の線条体と呼ばれる部位の神経変性が認められるかどうかを評価します。検査では、線条体のドーパミントランスポーターに結合する性質を持つ放射性物質を少量静脈注射した後、四時間後に約三十分ほどの撮影を行います。
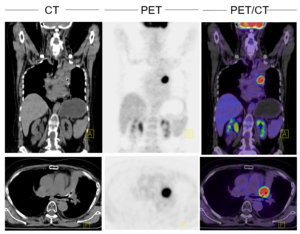
この検査は、ガンの原発巣、転移巣を描出するための全身スキャンです。一般に、癌細胞ではブドウ糖代謝が、他のガン化していない細胞に比べて高まっているため、体内のブドウ糖代謝の様子を描出すれば、ガンやその転移と疑われる部位を特定することが出来ます。病巣がまだ小さく、他のCTなどでの検査で異常が認められない場合でも発見が可能なため、近年重要性が増している検査です。検査前には、四時間から六時間の絶食をお願いしています(お水だけは飲んでも構いませんが、グルコースを含んでいないことが重要です)。更に、検査時には、血糖値が150 mg/dl であることが重要ですので、糖尿病がある方は事前に血糖値のコントロールが必要になります。インシュリンの注射が必要な方は、注射から検査までに四時間が経過していることが必要です。更に、本検査ではCTと一体になったスキャナーで、同時にCTスキャンも行われるため、造影剤を用いるか否かによって、事前に甲状腺と腎機能の値(一週間以内のTSH, クレアチニンの値)を事前にファックスなどで送って頂く(あるいは検査当日にお持ちいただく)ことが必要になります。ご質問がおありの際は、ご遠慮なくお訊ねください。
本検査では、高安病その他の血管炎の病変の部位や活動性を評価したり、不明熱の原因を探知することも可能です。詳しくは、スタッフにお訊ねください。
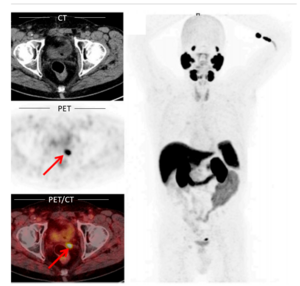
この検査は、前立腺がんの病巣や転移の有無を特定するための検査です。前立腺がん特異抗原に結合する放射性物質(PSMA)を少量静脈注射した後、約一時間半後に三十分程度の撮影を行います。病巣がまだ小さく、他のCTなどでの検査で異常が認められない場合でも発見が可能なため、PSAが検査値でまだ低いレベルながら上昇傾向を示している方にもお勧めできる検査となります(もちろんPSAが明らかに高い方にもお勧めできます)。検査前の絶食は必要ありません。本検査ではCTと一体になったスキャナーで、同時にCTスキャンも行われるため、造影剤を用いるか否かによって、事前に甲状腺と腎機能の値(一週間以内のTSH, クレアチニンの値)を事前にファックスなどで送って頂く(あるいは検査当日にお持ちいただく)ことが必要になります。また、前立腺の生検の結果(グリーソンスコアなど)や、既に前立腺手術や放射線治療が行われた場合は、これらがいつ行われたか、またこれまでのPSAの経過値などが、的確な診断とアドバイスに大変役立ちますので、これらの情報がもしお手元にあれば、まとめてご予約の際ファックスいただくか、検査当日にお持ちください。ご質問がおありの際は、ご遠慮なくお訊ねください。検査直後には、ご希望に応じて、患者さま各個人に検査結果のご説明をさせていただいています。
核医学治療
経動脈的塞栓術と呼ばれるこの方法では、肝臓内の腫瘍部分に入れたカテーテルを通じて、イットリウムという放射線物質を投与し、腫瘍を小さくすることを目的としています。投与される放射線物質は、腫瘍の内部のみに留まるため、他の器官の損傷を最小限に抑えながら腫瘍を小さくすることが期待できます。これにより縮小した腫瘍では、手術が可能になったり、あるいは他の治療法を加えることによって更なる治療に繫げていくことが可能になります。塞栓術に先立っては、肝臓のシンチグラフィーが事前に行われ、腫瘍の位置や大きさ、腫瘍に関連する血流などが注意深く評価されます。
この治療法は、痛みを伴う前立腺がんの骨転移にて、第一に痛みを軽減する目的で行われます。この治療法では、入院は必要なく、外来にて四週間おきに六回にわたるラジウムの静脈投与が行われます。アルファ線を発するラジウムは、カルシウムに似た化学的性質を持つため、投与されると特に骨、中でも高い代謝を示す骨転移巣に集中して吸収され、これを破壊します。アルファ線は、数ミクロメーターという大変短い到達域を持つため、他の器官の損傷を最低限に抑えながら、転移巣を小さくする(非活性化する)ことが可能になります。
放射性ヨウ素内用療法は、甲状腺機能亢進(バセドウ病など)や、甲状腺がんの治療を目的として行われます。放射性ヨウ素のカプセル投与によって、甲状腺の機能亢進した部位や、甲状腺ガン手術後に残った器官部位が選択的に非活性化されます。手術と異なり、病変を示していない器官の損傷を最低限に抑えることが出来ることが長所の一つです。治療に際しては、3-7日程度の入院が必要になります。治療に際し、放射性ヨウ素の量は、各病態に応じて、事前のシンチグラフィーなどのテスト結果などをもとに計算されます。現在、当科では新しい治療病棟建設プランが進行中ですので、それまでは治療をご希望の方にはデュッセルドルフからアクセスの良い近隣の総合病院をご紹介しております。甲状腺一般の診療・ご相談、治療に関するご質問などは、当科にて常時受け付けておりますので、ご遠慮なくお訊ねください。