Interventionelle Schmerztherapie bei Arthrose und Tendinopathien
Die Arthrose ist eine degenerative Gelenkerkrankung, deren Verlauf nicht umkehrbar ist und die mit deutlicher Einschränkung der physischen Aktivität und Lebensqualität aufgrund chronischer Schmerzen einhergehen kann. Die bis dato klinisch etablierten Behandlungskonzepte beinhalten neben der konservativ-medikamentösen Therapie auch Operationen bis hin zum künstlichen Gelenkersatz (z.B. Kniegelenkprothese), abhängig von Schweregrad der Arthrose und Intensität der Schmerzen. Eine Vielzahl der Patienten sprechen -vor allem im fortgeschrittenen Stadium der Erkrankung- auf konservative Therapien nicht mehr an und können nicht dauerhaft Schmerzmittel einnehmen. Des Weiteren sind einige der Patienten noch zu jung oder andere zu krank, um eine Gelenkprothese zu erhalten. Außerdem klagen bis zu 10 % der Patienten über weiterhin bestehende Schmerzen nach einem künstlichen Ersatz des Kniegelenks. Die Ursachen hierfür sind vielfältig, in einigen Fällen liegt eine gering-gradige („low-grade“) Entzündungsreaktion zugrunde.
Interventionelle Schmerztherapie
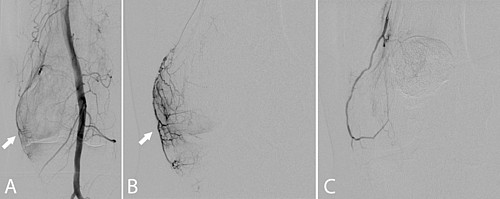
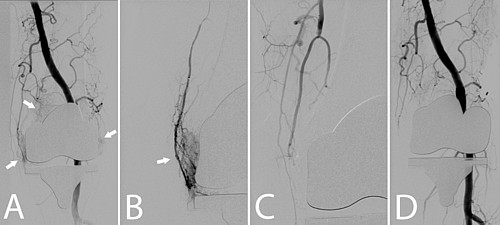
Die interventionelle Schmerztherapie in Form des Verschlusses (Embolisation) z.B. der A. genicularis (Kniegelenksarterie; Geniculararterienembolisation = GAE oder auch transarterielle periartikuläre Embolisation = TAPE) stellt eine neue Form der Therapie bei der Arthrose dar. Die initialen Ergebnisse dieser Methode am Knie-, Schulter und Schultereckgelenk (AC-Gelenk) sind seit den ersten veröffentlichten Studien 2015 vielversprechend.
Wie verläuft der Eingriff?
Nach einer lokalen Betäubung (Lokalanästhesie) in der Leiste wird ein kleiner Katheter in die Hauptschlagader des Beins (A. femoralis com.) eingebracht und am Beispiel des Kniegelenks zu den versorgenden Gefäßen vorgeführt. Die einzelnen kleinen Gefäße, welche das Kniegelenk versorgen werden gezielt (superselektiv) mittels eines Mikrokatheters (Durchmesser 0,51 mm) sondiert. Lässt sich eine Entzündungsreaktion durch eine vermehrte Kontrastmittelaufnahme („Blush“) beweisen, wird ein Medikament gespritzt, was die kleinsten Gefäße verschließt (Embolisation). Nach der Embolisation werden die Katheter wieder entfernt und die Punktionsstelle mittels manueller Kompression verschlossen. Eine Bettruhe von mindestens 6h und ein Druckverband für 24h sind nach dem Eingriff notwendig. Deshalb ist für Sie ein Krankenhausaufenthalt mit einer Übernachtung zu planen.
Körperliche Einschränkungen sind – abgesehen von zwei Tagen ohne Sport – nach dem Eingriff nicht zu erwarten.
Die Planung der Embolisation erfolgt stets in enger interdisziplinärer Kooperation mit den Kollegen der Klinik für Orthopädie und Unfallchirurgie sowie den Kollegen der Anästhesie - Schmerzmedizin. Ein Vorteil des von uns angebotenen Verfahrens liegt darin, dass eventuelle operative Eingriffe an dem behandelten Gelenk später immer noch möglich sind. Trotzdem ist eine korrekte und strenge Indikationsstellung überaus wichtig und erfolgt deshalb bei uns immer im interdisziplinären Austausch.
Welche Risiken bestehen?
Prinzipiell kann es zu Blutungen, Infektionen, Gefäßverschlüssen und fehlendem therapeutischen Effekt kommen. Mögliche Konsequenzen hieraus wären eine erneute Intervention oder eine Operation.
Welche alternativen Behandlungsoptionen gibt es?
Wie bereits oben erwähnt sollten im Vorfeld konservative Verfahren wie die gezielte Physiotherapie durchgeführt werden. Zudem sollte eine adäquate Schmerztherapie durchgeführt werden, sofern dies durch die Medikamente möglich ist.
Was kann mit dieser Methode alles behandelt werden?
Die meisten Erfahrungen mit dieser Methode gibt es beim Knie- und Schultergelenk sowie dem AC-Gelenk und dem Patellaspitzensyndrom. Zudem wird die Methode bei lateraler und/oder medialer Epicondylitis (sog. „Tennis-/ Golferellenbogen“) angewendet. Des Weiteren gibt es Erfahrungen bei neuropathischen Schmerzen wie der Trapeziusneuralgie, Herpes Zoster Neuralgie und Schmerzen nach Brust- und Axillaoperationen (PMPS-Syndrom).
Wichtig zu wissen!
Bei der hier beschriebenen Therapie handelt es sich um eine Schmerztherapie und keine Behandlung der Arthrose. Im Falle der Arthrose wird der Gelenkverschleiß dadurch nicht aufgehalten, sondern die Schmerzen genommen. Hierdurch gelingt eine bessere Funktionalität des Gelenks. Die dadurch gewonnene Schmerzfreiheit und bessere Beweglichkeit sollte zum Aufbau der gelenkunterstützenden Muskulatur genutzt werden, um einen langfristigen Erfolg zu gewährleisten.
Im Falle von Tendinopathien und neuropathischen Schmerzen wird der eigentliche Reiz genommen.
Für Terminvereinbarungen nutzen Sie bitte unser Kontaktformular: „Klicken Sie hier“
Welche Studiendaten stehen aktuell zur Verfügung?
- Transcatheter arterial embolization as a treatment for medial knee pain in patients with mild to moderate osteoarthritis. Okuno Y, Korchi AM, Shinjo T, Kato S. Cardiovasc Intervent Radiol. 2015 Apr;38(2):336-43. doi: 10.1007/s00270-014-0944-8. Epub 2014 Jul 4.
- Clinical Outcomes of Transcatheter Arterial Embolization for Adhesive Capsulitis Resistant to Conservative Treatment. Okuno Y, Iwamoto W, Matsumura N, Oguro S, Yasumoto T, Kaneko T, Ikegami H. J Vasc Interv Radiol. 2017 Feb;28(2):161-167.e1. doi: 10.1016/j.jvir.2016.09.028. Epub 2016 Dec 19
- Midterm Clinical Outcomes and MR Imaging Changes after Transcatheter Arterial Embolization as a Treatment for Mild to Moderate Radiographic Knee Osteoarthritis Resistant to Conservative Treatment. Okuno Y, Korchi AM, Shinjo T, Kato S, Kaneko T. J Vasc Interv Radiol. 2017 Jul;28(7):995-1002. doi: 10.1016/j.jvir.2017.02.033. Epub 2017 Mar 30.
- Successful Selective Embolization for Recurrent Hemarthrosis after Knee Arthroplasty. Barrientos C, Barahona M, Cermenati T, Wulf R, Hinzpeter J. Case Rep Orthop. 2019 Dec 5;2019:8374709. doi: 10.1155/2019/8374709. eCollection 2019.
- Genicular Artery Embolization for the Treatment of Knee Pain Secondary to Osteoarthritis. Bagla S, Piechowiak R, Hartman T, Orlando J, Del Gaizo D, Isaacson A. J Vasc Interv Radiol. 2019 Dec 11. pii: S1051-0443(19)30821-8. doi: 10.1016/j.jvir.2019.09.018. [Epub ahead of print]
- Clinical Outcomes of Transcatheter Arterial Embolisation for Chronic Knee Pain: Mild-to-Moderate Versus Severe Knee Osteoarthritis. Lee SH, Hwang JH, Kim DH, So YH, Park J, Cho SB, Kim JE, Kim YJ, Hur S, Jae HJ. Cardiovasc Intervent Radiol. 2019 Nov;42(11):1530-1536. doi: 10.1007/s00270-019-02289-4. Epub 2019 Jul 23
- Genicular Artery Embolization for the Treatment of Knee Pain Secondary to Osteoarthritis. Bagla S, Piechowiak R, Hartman T, Orlando J, Del Gaizo D, Isaacson A.J Vasc Interv Radiol. 2020 Jul;31(7):1096-1102. doi: 10.1016/j.jvir.2019.09.018. Epub 2019 Dec 16.
- Genicular Artery Embolization for Osteoarthritis Related Knee Pain: A Systematic Review and Qualitative Analysis of Clinical Outcomes. Casadaban LC, Mandell JC, Epelboym Y.Cardiovasc Intervent Radiol. 2021 Jan;44(1):1-9. doi: 10.1007/s00270-020-02687-z. Epub 2020 Nov 1.PMID: 33135117
- Genicular Artery Embolization to Improve Pain and Function in Early-Stage Knee Osteoarthritis-24-Month Pilot Study Results. Landers S, Hely R, Page R, Maister N, Hely A, Harrison B, Gill S.J Vasc Interv Radiol. 2020 Sep;31(9):1453-1458. doi: 10.1016/j.jvir.2020.05.007.PMID: 32868019
- Genicular artEry embolizatioN in patiEnts with oSteoarthrItiS of the Knee (GENESIS) Using Permanent Microspheres: Interim Analysis. Little MW, Gibson M, Briggs J, Speirs A, Yoong P, Ariyanayagam T, Davies N, Tayton E, Tavares S, MacGill S, McLaren C, Harrison R.Cardiovasc Intervent Radiol. 2021 Jun;44(6):931-940. doi: 10.1007/s00270-020-02764-3. Epub 2021 Jan 20.
- Genicular Artery Embolization for Refractory Hemarthrosis following Total Knee Arthroplasty: Technique, Safety, Efficacy, and Patient-Reported Outcomes. Cornman-Homonoff J, Kishore SA, Waddell BS, Kesler J, Mandl LA, Westrich GH, Potter HG, Trost DW.J Vasc Interv Radiol. 2021 Aug;32(8):1128-1135. doi: 10.1016/j.jvir.2021.04.020. Epub 2021 May 5.PMID: 33961990
- Osteoarthritis-Related Knee Pain Treated With Genicular Artery Embolization: A Systematic Review and Meta-analysis. Torkian P, Golzarian J, Chalian M, Clayton A, Rahimi-Dehgolan S, Tabibian E, Talaie R.Orthop J Sports Med. 2021 Jul 14;9(7):23259671211021356. doi: 10.1177/23259671211021356. eCollection 2021 Jul.PMID: 34350303