
Herzlich Willkommen auf der Seite für Lasermedizin und ästhetische Dermatologie der Klinik für Dermatologie des Universitätsklinikums Düsseldorf
Ziel unserer Behandlung ist es in einem Beratungsgespräch gemeinsam Ihre persönlichen Wünsche und individuellen Problemzonen zu identifizieren. Im Rahmen eines personalisierten Behandlungsplans werden moderne, wissenschaftlich fundierte und wirksame Behandlungstechniken einzeln oder kombiniert zum Einsatz gebracht. Dabei achten wir besonders auf ,,natürlich“ wirkende Ergebnisse.
Wir bieten Ihnen ein breites Spektrum an ästhetischen und Behandlungen an. Neben Faltenbehandlungen mit Botulinum und Fillern, Lasertherapien und Vampire Lift werden auch minimal-invasive ästhetische Operationen oder die Behandlung von Haarausfall und Hyperhidrose in unserer Klinik durchgeführt.
Wir beraten Sie gerne und stehen Ihnen mit unserem Expertenteam bei Ihrer individuellen Behandlung zur Seite.
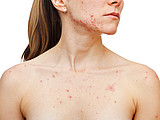
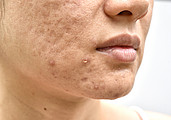
Akne betrifft vor allem junge Menschen in der Pubertät, kann aber auch bis ins Erwachsenenalter bestehen bleiben. Eine häufige Komplikation der Akne sind Aknenarben, die einen enormen Leidensdruck erzeugen können.
Je früher mit einer professionellen Behandlung begonnen wird, desto geringer ist das Risiko, dass Narben entstehen.
In unserer Aknesprechstunde bieten wir Ihnen ein großes Spektrum an Behandlungsmöglichkeiten, mit denen auch eine schwere Akne gut therapiert werden kann.
Aknebehandlung
Für eine effektive, stadiengerechte Aknetherapie empfehlen wir ein multimodales Behandlungskonzept, welches drei Behandlungsansätze verfolgt und sich an den aktuellen Leitlinien zur Aknetherapie orientiert:
- Eine stadiengerechte topische (lokale) Therapie mit der Anwendung medizinischer und kosmetischer Pflegeprodukte
- Eine medizinisch-kosmetische Therapie (sogenannte Akne-Toilette)
- Eine Systemtherapie (Tabletten-Therapie) bei schwereren Verläufen (z.B. Antibiotika oder Vitamin-A-Säure)
Darüber hinaus stehen ergänzende Therapieoptionen wie etwa chemical Peelings, Rotlicht-, Laser- oder Biophotonenbehandlungen zur Verfügung.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung des Schweregrades der Akne sowie eine anschließende Beratung bezüglich möglicher Therapieoptionen. Mögliche Ursachen einer ausgeprägten Akne beim weiblichen Geschlecht, wie etwa hormonelle Störungen (z.B. als Folge eines Polyzystischen Ovarialsyndroms – PCO), sollten im Vorfeld erkannt und ggf. interdisziplinär abgeklärt werden.
Lokale Therapie
Milde Formen der Akne, etwa eine wenig entzündliche Komedonen-Akne („Mitesser-“ Akne), behandelt man in der Regel mit topischen Retinoiden (Adapalen, Tretinoin, Isotretinoin, Retinaldehyd). Als Alternativen können auch Salicylsäure oderAzelainsäure zum Einsatz kommen. Leichte bis mittelgradige Formen der Acne papulopustulosa werden mit Wirkstoffkombinationen von topischen Retinoiden und/oder antimikrobiellen Substanzen wie BPO (Benzoylperoxid) und/oder topischen Antibiotika (Erythromycin, Clindamycin) behandelt.
Systemtherapie
Für die Behandlung der fortgeschrittenen Akne stehen orale Antibiotika, meist aus der Gruppe der Tetrazykline und Makrolide, zur Verfügung. Hier erfolgt eine Therapie über wenige Wochen.
Bei schwerer Akne mit der Gefahr einer Narbenbildung empfehlen wir eine Therapie mit Isotretinoin (Vitamin-A-Säure-Derivat), welches als wirksamste Substanz für die ursächliche Behandlung der Akne gilt. In der Regel führt eine konsequente Isotretinoin- Therapie zu langanhaltenden Remissionen (Wochen bis Jahre).
Frauen, die an Akne leiden, können von oralen Kontrazeptiva („Pille“) mit Anti-Androgenen profitieren. Diese Therapie erfolgt in Kooperation mit dem betreuenden Gynäkologen.
Medizinisch-kosmetische Aknetherapie
Die medizinisch-kosmetische Aknetherapie ist essentieller Bestandteil jeglicher Aknebehandlung, egal welche weiteren Maßnahmen wie Cremes, Gele oder einzunehmende Medikamente zusätzlich eingesetzt werden. Der Fortschritt und Erfolg der Behandlung wird in der Sprechstunde von ärztlicher Seite regelmäßig kontrolliert und die übrige Behandlung an den aktuellen Zustand der Haut angepasst. Im Rahmen der medizinisch-kosmetischen Behandlung erfolgen z.B. Aknetoilette, Mikrodermabrasion und/oder das Einschleusen von Wirkstoffen mittels Ultraschall.
Aknetoilette
Hierunter versteht man eine Ausreinigung der Haut durch das fachgerechte Entfernen von Mitessern und kleinen Pusteln.
Aknenarben
Aknenarben sind eine häufige Folge einer Akne vulgaris. Die Narben präsentieren sich meist eingesunken, schüssel-, punkt- oder kraterförmig. In seltenen Fällen kommt es zu hypertrophen, d. h. erhabenen Narben, bis hin zu Keloiden (Wuchernarben). Gerade im Bereich der Gesichtshaut, werden die Aknenarben von den Patienten als störend empfunden.
Die Behandlungsmöglichkeiten der Narbenbildung sind vielfältig und umfassen z.B.:
- Microdermabrasion
- Chemical peeling
- Micro-Needling
- Fraktionale Laser (Fraxel, CO2,-Laser, Erbium:YAG-Laser)
Die Behandlung von Aknenarben erfolgt individuell, je nach Narbentiefe und Wunsch des Patienten. Dabei ist wichtig eine realistische Einschätzung bezüglich der zu erreichenden Ergebnisse zu geben. Manche Narben können nicht vollständig zum Verschwinden gebracht, sondern lediglich verbessert werden.
Medizinische sowie ästhetische Laserbehandlungen sind heute fester Bestandteil der dermatologischen Praxis. Mögliche Indikationen reichen von der Entfernung störender Äderchen oder Tätowierungen bis hin zur dauerhaften Haarentfernung oder Nagelpilzbehandlungen. Alle Behandlungen erfolgen nach den aktuellsten klinischen und wissenschaftlichen Standards.
Wichtige Informationen:
In unserer Lasermedizin arbeiten wir mit den modernsten Laser- und Lichtsystemen führender Hersteller: Asclepion Laser Technologies, Cynosure
Folgende Systeme stehen zur Verfügung:
- CO2-Laser + Scanner für fraktionale Therapie (MultiPulse)
- Erbium:YAG-Laser + Handstück für fraktionale Therapie (MCL31 Dermablate)
- Rubin-Laser + Handstück für fraktionale Therapie (TattooStar Effect R)
- HOPSL-Gefäßlaser + Scanner (QuadroStarPRO YELLOW)
- Dioden-Laser für Laser-Epilation und Gefäßbehandlungen (MeDioStar NeXT)
- Farbstoff-Laser (PDL: Cynergy)
- Neodym:YAG-Laser (Nd:YAG: Cynergy)
Nicht- Operative Behandlungen
- Dauerhafte Haarentfernung (Laser-Epilation / IPL-Epilation)
- Tätowierungen
- Schmutztätowierungen
- Störende Äderchen / Teleangiektasien
- Spider Nävi (N. aranei)
- Couperose / Rosazea
- Blutschwämmchen (Angiome)
- Besenreiser / Krampfadern (Varizen)
- Feuermale (N. flammeus)
- Lippenrandangiom (Venouse Lake)
- Warzen (Verrucae vulgares)
- Akne
- Zeichen der Hautalterung
- Falten
- Alterswarzen (Verrucae seborrhoicae / Seborrrhoische Keratosen)
- Altersflecken, Pigmentflecken (Lentigines)
- Pigmentstörungen (Melasma, Chloasma) Ambulante Operationen (Entfernung störender Hautveränderungen, Blepharoplastik/Lidstraffung, etc.)
- Fraktionale PDT (Fraktionale Laser + Photodynamische Therapie)
- Cellulite (Orangenhaut)
- Nagelpilz (Onychomykose)
Laser-Resurfacing
Bei der fraktionalen Lasertherapie dringt der Laser durch die Epidermis in die Dermis ein und verursacht feine mikroskopische Löcher in der Haut. Dies stimuliert unter anderem die Produktion von neuem Kollagen (Kolagen-Neogenese). Durch die fraktionale Technik wird die abladierte Fläche der Haut auf etwa 50% reduziert, was eine schnelle Erneuerung der Haut ermöglicht und somit sowohl Ausfallszeiten (Downtime) als auch das Risiko von Nebenwirkungen, wie etwa Narben oder Pigmentverschiebungen, minimiert. Es kommt zu einer ebenmäßigen glatten Haut, Farbunterschiede können gemindert werden. Neben Aknenarben ist diese Behandlung ebenfalls effektiv bei Falten, lichtgeschädigter Haut und Pigmentflecken.
In unserer Abteilung erfolgt Fraxel Laserung mit einem hochmodernen gütegeschalteten Erbium:YAG- oder einem CO2-Laser. Je nach Tiefe und Ausprägung der Narben sind 3 - 5 Sitzungen, in einigen Fällen aber auch bis zu 8 Sitzungen oder mehr, erforderlich. Diese erfolgen in Abständen von 4 – 6 Wochen. Ein Vorteil dieser Behandlung stellt die geringe Ausfallzeit sowie aufgrund der punktuellen Behandlung die schnelle Heilung dar.
Zwei Monate vor und nach einer Behandlung sollte eine verstärkte Lichtexposition des behandelten Areals vermieden werden!
Zwei Wochen vor und nach der Behandlung sollte auf irritierende Maßnahmen (Vitamin A-haltige Cremes, Peelings, Microdermabrasion) verzichtet werden.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der Aknenarben, eine Beratung bezüglich der möglichen Therapieoptionen sowie antizipierter Erfolgsaussichten, die Anzahl der voraussichtlich benötigten Sitzungen sowie der geschätzten Behandlungskosten *. Bei besonders ausgeprägten Befunden erarbeiten wir ein multi-modales Therapiekonzept. So können in einem ersten Schritt tiefe und/oder wurmstichartige Narben (manchmal auch als Ice-Pick-Scars bezeichnet) oder auch hypertrophe Narben in Kooperation mit unserer operativen Abteilung zunächst operativ saniert werden (z.B. mittels Stanz-Exzision oder Dermabrasion) bevor im nächsten Schritt die Laser-Therapie erfolgt. Während der Laser-Therapie spürt der Patient ein (leichtes) Stechen. Dieses kann durch das Auftragen einer hautbetäubenden Creme (bei Wunsch auch der Gabe von Schmerztropfen) reduziert werden - eine schmerzfreie Behandlung ist aber (entgegen den Versprechen einiger Anbieter) in der Regel nicht möglich! Direkt nach der Behandlung sollte der behandelte Hautbereich gekühlt werden. Es kommt zu einer voübergehenden Rötung und Schwellung des Behandlungsareals. In einigen Fällen können vorübergehende Lidschwellungen auftreten oder sich Krusten bilden die jedoch nach einigen Tagen abfallen.
Um Schwellungen vorzubeugen ist es ratsam in der ersten Nacht mit leicht erhöhtem Kopf zu schlafen sowie gegebenenfalls kurzfristig abschwellende Medikamente anzuwenden.
Aktinische Keratosen
Aktinische Keratosen, auch aktinische Präkanzerosen oder solare Keratosen genannt, entstehen durch eine langjährige UV-Exposition (Sonnenlichtbestrahlung). Ab dem 50. Lebensjahr kommt es häufig zu einer zunehmenden Entwicklung von rötlichen, rauen und schuppigen Arealen (Hyperkeratosen) vor allem im Bereich der Kopfhaut, Gesicht, Ohren, Handrücken, Brust, Schultern und Nacken. Die Veränderungen sind vornehmlich sonnenbedingt, langsam fortschreitend und können nach mehreren Jahren ohne Behandlung in ein bösartiges Spinaliom (spinozelluäres Karzinom oder Plattenepithelkarzinom) übergehen. Man nennt eine aktinische Keratose daher auch eine Vorstufe des hellen Hautkrebses. Da sie sich nicht spontan zurückbilden ist eine rechtzeitige Behandlung erforderlich.
Die Behandlungsmöglichkeiten der aktinischen Keratosen sind vielfältig:
- Operative Entfernung
- Kryotherapie
- Topische Therapie (Diclofenac, Imiquimod, 5-Fluoruracil, Ingenolmebutat)
- Ablative Lasertherapie (CO2-Laser, Erbium:YAG-Laser)
- Fraktionale Lasertherapie (FRX: CO2)
- Photodynamische Therapie (PDT)
- Photodynamische Therapie in Kombination mit Fraxel Lasertherapie (PDT-FRX)
Eine operative Entfernung oder eine Kryotherapie sind effektiv, können jedoch in einigen Fällen Narben oder Pigmentveränderungen hinterlassen. Aufgrund der oberflächlichen Lage der aktinischen Keratosen in der Haut ist in der Regel keine Exzision des Areals notwendig. Eine nicht invasive Behandlung stellt die topische Therapie mit verschiedenen Medikamenten (siehe oben) dar. Die Substanzen werden auf die aktinischen Keratosen appliziert was zu einer starken Entzündungsreaktion mit roten, verkrusteten und nässenden Arealen führt. Je nach Präparat kommt es nach einer Anwendung von 2-12 Wochen zu einer Abheilung.
Ablative Lasertherapie
Bei einzelnen aktinischen Keratosen ist eine ablative Lasertherapie möglich. Zunächst erfolgt eine Beurteilung der aktinischen Keratosen sowie die Besprechung der geschätzten Behandlungskosten. Nach einer histologischen Sicherung zum Ausschluss einer fortgeschrittenen bösartigen Hautveränderung erfolgt die ablative Lasertherapie im Bereich der gewünschten Areale. Dabei werden die Keratosen mittels einem CO2- oder Er:YAG-Laser in kreisrunden Bewegungen abgetragen. Auf Wunsch können die betroffenen Stellen mit einem Lokalanästhetikum unterspritzt werden. In einigen Fällen kommt es nach der Behandlung zu punktförmigen Blutungen welche mittels eines Pflaster- oder Druckverbands gestillt werden. Nach einigen Stunden kommt es zu Krustenbildungen. Diese lösen sich nach wenigen Tagen. Rötungen des Behandlungsareals können durchaus über Wochen bis Monate persistieren.
Fraktionale Lasertherapie
Bei einem großflächigen Befall von aktinischen Keratosen (aktinische Feldkanzerisierung) und Lichtschäden (Elastose) an der Kopf-, Gesichtshaut oder der Handrücken kann eine Behandlung mit einem fraktionalen Laser (CO2-Laser, Erbium:YAG-Laser) durchgeführt werden. Hierbei dringt der Laser durch die Epidermis in die Dermis ein und verursacht mikroskopische kleine Löcher in der Haut (Microscopic Ablation Zone, MAZ). Dies stimuliert unter anderem die Produktion von neuem Kollagen (Kollagen-Neogenese). Durch die fraktionale Technik wird die abladierte Fläche der Haut auf etwa 50% reduziert, was eine schnelle Erneuerung der Haut ermöglicht und somit sowohl Ausfallszeiten (Downtime) als auch das Risiko von Nebenwirkungen, wie etwa Narben oder Pigmentverschiebungen, minimiert. Es kommt zu einer ebenmäßigen glatten Haut, Farbunterschiede können gemindert werden. Neben aktinischen Keratosen und lichtgeschädigter Haut ist diese Behandlung ebenfalls effektiv bei Aknenarben und Pigmentflecken.
In unserer Abteilung erfolgt die Fraxel Laserung mit einem hochmodernen gütegeschalteten Erbium:YAG- oder einem CO2-Laser. Je nach Tiefe und Ausprägung der aktinischen Keratosen sind 1 - 2 Sitzungen, in einigen Fällen aber auch bis zu 3 Sitzungen oder mehr, erforderlich. Diese erfolgen in Abstände von 3 – 4 Wochen.
Zwei Monate vor und nach einer Behandlung sollte eine verstärkte Lichtexposition des behandelten Areals vermieden werden!
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der aktinischen Keratosen, eine Beratung bezüglich der möglichen Therapieoptionen die Anzahl der voraussichtlich benötigten Sitzungen sowie der geschätzten Behandlungskosten*. Bei besonders ausgeprägten Befunden können einzelne Stellen zunächst mittels einem ablativen Laser (siehe oben) entfernt werden bevor im nächsten Schritt die fraktionale Laser-Therapie der gesamten Fläche erfolgt. Während der Laser-Therapie spürt der Patient ein (leichtes) Stechen. Dieses kann durch das Auftragen einer hautbetäubenden Creme (bei Wunsch auch der Gabe von Schmerztropfen) reduziert werden - eine schmerzfreie Behandlung ist aber (entgegen den Versprechen einiger Anbieter) in der Regel nicht möglich! Direkt nach der Behandlung sollte der behandelte Hautbereich gekühlt werden. Es kommt zu einer vorübergehenden Rötung und Schwellung des Behandlungsareals. In einigen Fällen können vorübergehende Lidschwellungen auftreten oder sich Krusten bilden, die jedoch nach einigen Tagen abfallen. Um Schwellungen vorzubeugen ist es ratsam in der ersten Nacht mit leicht erhöhtem Kopf zu schlafen sowie gegebenenfalls kurzfristig abschwellende Medikamente anzuwenden.
Photodynamische Therapie
Die photodynamische Therapie (PDT) gilt als Goldstandard für die Behandlung der aktinischen Feldkanzersisierung. Ein Vorteil ist, dass neben der eigentlichen Läsion auch Sonnenschäden erfasst werden die mit bloßem Auge nicht sichtbar sind. Die kranken Hautzellen werden gezielt zerstört wobei das umliegende Gewebe geschont wird.
Durch das Auftragen einer lichtsensibilisierenden Substanz (5-Delta-Aminolaevulinsäure) kommt es in den erkrankten Zellen zur selektiven Bildung von Protoporphyrin IX. Diese Vorstufe des körpereigenen Stoffs Porphyrin ist lichtaktiv und verursacht unter dem Einfluss von Licht und Sauerstoff die Bildung von reaktiven Sauerstoffspezies (photodynamischer Effekt), welche zum Zelltod der kranken Zellen führen. Gesunde Zellen bleiben von diesem photophysikalischen Prozess praktisch unberührt.
Durch diesen Effekt ist es möglich mit einem speziellen Schwarzlicht (Wood-Licht) kranke Zellen sichtbar zu machen. Dieses diagnostische Verfahren, auch photodynamische Diagnostik (PDD) genannt, lässt die mit Protoporphyrin IX angereicherten Zellen fluoerszieren. Hierdurch können zusätzliche Lichtschäden und Präkanzerosen frühzeitig erkannt werden.
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der aktinischen Keratosen, eine Festlegung der benötigen Felder (je nach Lokalisation) und Anzahl an voraussichtlich benötigten Sitzungen
Behandlungsablauf (Aktivierung mit Tageslicht – Tageslicht-PDT):
Die PDT mit Tageslicht kann bei ausreichend starken Lichtverhältnissen im Freien durchgeführt werden. Nach Vorbehandlung der zu behandelnden Hautpartien durch einen scharfen Löffel bzw. Laser erfolgt das dünne Auftragen eines Photosensibilisators ohne Okklusion. Innerhalb von 30 Minuten nach Auftragen der Creme begibt sich der Patient ins Freie und hält sich dort für zwei Stunden auf. Die PDT mit Tageslicht kann bei ausreichend starken Lichtverhältnissen im Freien durchgeführt werden. Nach zwei Stunden geht der Patient wieder hinein. Die Reste der Creme werden abgenommen und die Haut kann mit Wasser gereinigt werden. Der Patient soll sich in den nächsten 48 Stunden möglichst nicht dem Sonnenlicht aussetzen. Danach sollte er täglich einen Sonnenschutz, sowie eine feuchtigkeitsspendende Hautpflege verwenden.
Nach der Bestrahlung kann es zu leichten Schmerzen, Rötungen, Krusten sowie Schwellung, Juckreiz und Brennen der Haut kommen. Wir empfehlen unseren Patienten eine strikte Lichtkarenz von 4 Wochen nach Bestrahlung um einer sogenannten postinflammatorischen Hyperpigmentierung vorzubeugen. In der Regel werden die Patienten nach einigen Wochen nochmal einbestellt, um das Ergebnis zu kontrollieren und um ggf. eine weitere Behandlung zu planen.
Behandlungsablauf (klassisch):
Nach Abtragen von Krusten und Schuppen im Bereich der zu behandelnden Hautpartien durch einen scharfen Löffel bzw. Laser erfolgt das Auftragen eines Photosensibilisators. Anschließend werden die Areale für 3-4 Stunden lichtdicht abgeklebt. Diese Zeit steht für den Patienten zur freien Verfügung. Nach 3-4 Stunden Einwirkzeit wird die Abdeckung entfernt und die zu bestrahlte Stelle gereinigt. Zunächst erfolgt wie oben bereits beschrieben eine photodynamische Diagnostik. Im zweiten Schritt wird die photodynamische Therapie mittels kaltem Rotlicht durchgeführt. Die Bestrahlung selbst dauert 10 Minuten pro Feld. Parallel dazu wird mit einem integrierten Kaltluftgerät die zu bestrahlende Stelle gekühlt. Während der Bestrahlung können Schmerzen auftreten, die individuell unterschiedlich stark wahrgenommen werden. Daher erhalten unsere Patienten eine Stunde vor Bestrahlung eine Schmerzmedikation.
Nach der Bestrahlung kommt es gewöhnlich zum Auftreten einer flächigen Rötung und sonnenbrandähnlichen Reaktionen welche im Normalfall innerhalb von einer Woche nach Bestrahlung wieder abklingen. In seltenen Fällen bilden sich Krusten, Erosionen oder vorübergehende Schwellungen welche sich jedoch nach einigen Tagen zurückbilden. Um Schwellungen vorzubeugen ist es ratsam in der ersten Nacht mit leicht erhöhtem Kopf zu schlafen sowie gegebenenfalls kurzfristig abschwellende Medikamente anzuwenden. Wir empfehlen unseren Patienten eine strikte Lichtkarenz von 4 Wochen nach Bestrahlung um einer sogenannten postinflammatorischen Hyperpigmentierung vorzubeugen.
Bei stark ausgeprägten aktinischen Keratosen, M. Bowen oder oberflächlichen Basalzellkarzinomen sollte eine Wiederholung der Behandlung nach 2 Wochen durchgeführt werden.
Fraktionale Lasertherapie in Kombination mit photodynamischer Therapie (Laser-PDT, FRX-PDT)
Neuerdings besteht die Möglichkeit zwei etablierte Therapieverfahren miteinander zu kombinieren und durch synergistische Effekte ein bestmögliches Ergebnis zu erzielen. Bei einem stark ausgeprägten Befall der Kopfhaut, Stirn, Wangen, Nase, Decolleté oder Handrücken erfolgt im ersten Schritt eine fraktionale Lasertherapie des befallenen Bereichs. Dies führt zum einen zu einer, wie bereits weiter oben beschriebenen unmittelbaren Hautbildverfeinerung, zum anderen wird das Eindringen des Photosensibilisators (und somit die Bioverfügbarkeit) signifikant gesteigert. Im zweiten Schritt wird wie oben beschrieben eine photodynamische Therapie durchgeführt.
Oft in jungen Jahren erworben, entsprechen Tätowierungen (Tattoos) häufig im Laufe der Jahre nicht mehr dem aktuellen Zeitgefühl.
Moderne Laser sind heute der Goldstandard für die narbenfreie Entfernung von Tätowierungen. Im Idealfall ist im Anschluss an die Laserbehandlung nicht mehr zu erkennen, dass überhaupt bzw. wo auf der Haut ein Tattoo existiert hat. Es muss aber angemerkt werden, das die Entfernung einer Tätowierung im Gegensatz zum Stechen derselben zumeist mit einem deutlich höheren Kosten- und Zeitaufwand verbunden ist.
In unserer Abteilung erfolgt die Entfernung mit einem hochmodernen gütegeschalteten (q-switched) Rubin-Laser. Der Rubinlaser vermag die Tätowierungspigmente durch einen kurzen, hochenergetischen Impuls in kleine Teile zu zersprengen, die dann vom Blut- und Lymphsystem der Haut abtransportiert werden können. Dieser Prozess dauert noch Wochen nach der jeweiligen Behandlung an. Je nach Farbe und Farbmenge der Tätowierung sind 8 - 12 Sitzungen, in einigen Fällen aber durchaus über 20 Sitzungen, erforderlich. Diese erfolgen in Abstände von 4 – 6 Wochen. Tätowierungen die nicht von einem Profi-Tätowierer erstellt wurden (Laien-Tätowierungen) oder sogenannte Schmutztätowierungen, die durch einen Unfall erworben wurden (z.B. Einschlüsse von Schmutz bei tiefen Schürfwunden oder Schmauchtätowierungen) sprechen zumeist gut und besonders schnell auf die Laserbehandlung an (im Schnitt sind hier ca. 5 Sitzungen erforderlich). Auch unerwünschtes Permanent Make-up z. B. im Bereich der Augenbrauen stellt eine Indikation für den Rubinlaser dar. Dahingegen lassen sich mehrfarbige Tätowierungen besonders in den Farbtönen rot, türkis und gelb deutlich schwerer (teils auch gar nicht) mit dem Laser entfernen.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung des Tattoos sowie eine Beratung bezüglich antizipierter Erfolgsaussichten, Anzahl der voraussichtlich benötigten Sitzungen sowie der geschätzten Behandlungskosten*. Nach einer Fotodokumentation erfolgt dann im nächsten Schritt eine Probelaserung. Dieser Schritt ist notwendig um die Erfolgsaussichten der Behandlung abzuschätzen und um Nebenwirkungen zu vermeiden, da sich das Ansprechen des Tattoos aufgrund der unbekannten Zusammensetzung des Tattoospigments im Vorfeld nicht gänzlich beurteilen lässt. Nach ca. 2 Wochen erfolgt eine Kontrolle der bereits gelaserten Stelle. Wenn eine Abblassung der Farbe im gelaserten Areal sichtbar ist kann eine erfolgsversprechende Laserbehandlung durchgeführt werden. Direkt nach der Behandlung sollte der behandelte Hautbereich gekühlt werden. Während der Behandlung spürt der Patient ein (leichtes) Stechen. Dieses kann durch das Auftragen einer hautbetäubenden Creme (bei Wunsch auch der Gabe von Schmerztropfen) reduziert werden - eine schmerzfreie Behandlung ist aber (entgegen den Versprechen einiger Anbieter) in der Regel nicht möglich!
Zwei Monate vor und nach einer Behandlung sollte eine verstärkte Lichtexposition des behandelten Areals vermieden werden!

Pigmentflecken (Lentigines solaris) welche oftmals auch als Altersflecken bezeichnet werden sind gutartige Veränderungen der Haut. Sie entstehen bevorzugt an sonnenexponierten Hautarealen, also vor allem im Bereich des Gesichts, des Halses und Dekolletés, der Arme und der Handrücken. Dadurch nimmt die Haut eine unregelmäßige Farbe an. Bei Menschen mit einer hellen Hautfarbe treten Pigmentflecken deutlich häufiger auf.
Therapie der Wahl für eine narbenfreie Entfernung dieser Pigmentflecken ist die Behandlung mittels gütegeschalteter Lasersysteme (z.B. Rubin- oder Nd:YAG-Laser). Dabei zerstört der Laser selektiv das dunkle Pigment. In den meisten Fällen lassen sich Altersflecken in einer Sitzung komplett entfernen. Bei ausgeprägten Befunden sind allerdings gelegentlich auch bis zu 3 Behandlungen notwendig. Alternative Behandlungsmöglichkeiten sind z.B. chemische Peelings, die Mikrodermabrasion oder auch bleichende Cremes.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der Pigmentflecken sowie die Besprechung der geschätzten Behandlungskosten*. Nach einer Fotodokumentation erfolgt dann insbesondere im Gesichtsbereich eine histologische Befundsicherung zum Ausschluss einer bösartigen Hautveränderung (mögliche Differentialdiagnosen schließen Formen des schwarzen Hautkrebs (malignes Melanom) ein – eine unkritische Lasertherapie ist hier ein klarer Behandlungsfehler!). Nach ca. 2 Wochen erfolgt dann in einer weiteren Sitzung die Erörterung des histologischen Befundergebnisses und die eigentliche Lasertherapie. Dabei spürt der Patient ein (leichtes) Stechen. Diese kann auf Wunsch durch das Aufragen einer hautbetäubenden Creme und der Gabe von Schmerztropfen reduziert werden. Unmittelbar nach der Behandlung der Pigmentflecken kommt es zu einer hauchdünnen Krustenbildung und leichten Verdunkelung. Diese lösen sich nach wenigen Tagen. Nach ca. 2 Wochen erfolgt eine Kontrolle der bereits gelaserten Stelle sowie ggf. bei verbliebenen Pigmentflecken eine erneute Lasertherapie.
Um Nebenwirkungen und dem Auftreten von neuen Pigmentflecken vorzubeugen sollte ein konsequenter UV-Schutz durchgeführt werden!
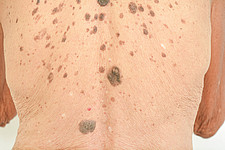
Alterswarzen (synonym auch: Seborrhoische Keratosen, Basalzellpapillome oder Verrucae seborrhoicae) sind gutartige, meist hautfarben bis bräunlich-schwarze Hautveränderungen, die in jedem Alter auftreten können. Ab dem 40. Lebensjahr treten diese jedoch gehäuft auf. Sie sind erbsen- bis münzgroß, deutlich erhaben und besitzen häufig eine gefurchte, warzenartige (gepunzte) Oberfläche. Meist treten sie einzeln, im manchen Fällen auch zahlreich auf.
Therapie der Wahl für eine schnelle und narbenfreie Entfernung von Alterswarzen ist die Behandlung mittels ablativer Lasersysteme (z.B. Erb:YAG-Laser).
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der Alterswarzen sowie die Besprechung der geschätzten Behandlungskosten*. Nach einer histologischen Sicherung zum Ausschluss einer bösartigen Hautveränderung erfolgt die ablative Lasertherapie im Bereich der gewünschten Areale. Diese ist im Normalfall auch ohne Anästhesie schmerzarm. Bei Wunsch kann allerdings auch mit einer anästhetischen Creme betäubt oder mit einem Lokalanästhetikum unterspritzt werden. Anschließen werden die Warzen mittels Erbium-YAG oder CO2 Lasers in kreisrunden Bewegungen abgetragen. In einigen Fällen kommt es nach der Behandlung zu punktförmigen Blutungen welche mittels eines Pflaster- oder Druckverbands gestillt werden. Nach einigen Stunden kommt es zu Krustenbildungen. Diese lösen sich nach wenigen Tagen. Rötungen des Behandlungsareals können durchaus über Wochen bis Monate persistieren.
Zwei Monate nach einer Behandlung sollte eine verstärkte Lichtexposition des behandelten Areals vermieden werden!
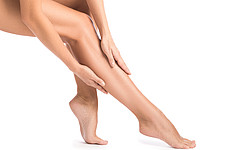

Heutzutage wird eine Behaarung insbesondere an bestimmten Körperstellen als äußerst störend empfunden. Vor allem Frauen wünschen eine dauerhafte Haarentfernung im Bereich des Gesichts (Damenbart), der Achseln, der Beine, im Bereich des Bauchnabels oder z.B. der Bikinizone. Männer empfinden eine starke Behaarung z.B. im Bereich des Nackens, der Schultern oder des Brust- und Rückenbereichs als lästig und unästhetisch.
Die dermatologische Laser-Epilation ist eine zuverlässige Methode für die wirksame Reduktion eines verstärkten Haarwuchses und gilt heute als Goldstandard. Dabei wird das gebündelte Licht eines Diodenlasers mit hoher Energie auf die Haare gerichtet. Es kommt zur selektiven Photothermolyse. Das Laserlicht dringt in das Bindegewebe, dem Sitz des Haarfollikels, ein und wird von den Haarpigmenten absorbiert. Durch eine umschriebene starke Erhitzung kommt es zur Zerstörung der Haarwurzel und der umliegenden Haarfollikelstruktur. Andere Hautstrukturen werden geschont und somit Nebenwirkungen (insbesondere im Vergleich zu anderen Techniken, wie etwa der IPL / Blitzlampentherapie) minimiert.
Der Diodenlaser erkennt vor allem Haarfollikel, die sich in der Wachstumsphase (Anagenphase) befinden, da hier die Melaninkonzentration (brauner Hautfarbstoff) am höchsten ist. Je dunkler und dicker die Haare und je heller die Haut ist umso besser ist das Ansprechen der Laser Epilation. Haare weisen entsprechend ihrer Herkunft Unterschiede in Wachstumsrate und Intensität der Pigmentierung auf. Bei Patienten mit hellen bzw. roten Haaren ist mit einem weniger guten Ergebnis zu rechnen.
Nach aktuellem Wissensstand ist eine gänzlich schmerzfreie oder vollständige dauerhafte Haarentfernung (entgegen den Versprechen einiger Anbieter) nicht möglich. Zum Teil kommt es an den betroffenen Stellen zum Nachwachsen von helleren und dünneren Haaren. Um eine Reduktion des Haarwuchses von 80% zu erreichen werden im Schnitt 5 -8 Behandlungen im Abstand von jeweils 3 bis 8 Wochen benötigt. Um die erzielten Ergebnisse der Laser Epilation zu optimieren, ist je nach Behandlungsergebnis eine jährliche Erhaltungstherapie sinnvoll.
Neben der Entfernung kosmetisch störender Haare, führen wir Laser-Epilationen auch z.B. zur Therapie von chronischen Follikulitiden, des Hirsutismus, der Akne inversa (Hidradentits suppurativa) oder des Pilonidalsinus durch.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst ein ärztliches Beratungsgespräch. So sollten mögliche Ursachen eines krankhaften Haarwuchses, wie etwa hormonelle Störungen (z.B. als Folge eines Polyzystischen Ovarialsyndroms – PCO), im Vorfeld erkannt und ggf. interdisziplinär abgeklärt werden. Ferner erfolgt die Bestimmung des individuellen Hauttyps, eine Beratung bezüglich der antizipierten Erfolgsaussichten, Anzahl der voraussichtlich benötigten Sitzungen sowie der geschätzten Behandlungskosten *. Vor Therapiebeginn sollte eine Sonnenexposition (mind. 4 Wochen) vermieden werden, da die Behandlung bei nicht gebräunter bzw. heller Haut erfolgreicher ist. Damit die Lichtenergie direkt an den Haarfollikel gelangt und nicht von den Haarpigmenten auf der Haut abgefangen wird sollte unmittelbar vor der Laser Epilation eine Rasur im zu behandelnden Areal durchgeführt werden. Eine mechanische Epilation z.B. Wachsepilation sollte unmittelbar vor der Behandlung vermieden werden da das pigmentierte Haar und somit das Ziel des Laserlichts entfernt würde.
Zu Beginn der Laserepilation erfolgt die Behandlung eines Testareals (Probe-Laserung), um die Verträglichkeit festzustellen und potentielle Nebenwirkungen zu minimieren. Die Wirkung des Lasers ist von der Wellenlänge des Lichts, der Impulsdauer und der Energiedichte abhängig. Die Behandlung wird mit einer niedrigen Energiedichte gestartet und langsam gesteigert. Bei Menschen mit heller Haut und dunklem Haar werden grundsätzlich am schnellsten sichtbare Ergebnisse erzielt. Auch die Dichte und Dicke des Haares wirken sich positiv auf die Behandlungswirkung einer Haarentfernung aus. Abhängig vom Behandlungsareal erfolgt nach ca. 3-8 Wochen eine erneute Laserepilation. Das dynamische Kühlsystem des Diodenlasers schützt und kühlt die Haut vor und nach dem Laserimpuls. Dadurch wird eine deutliche Reduktion des Schmerzempfindens erreicht. Dennoch spürt der Patient je nach Haardichte und Haarfarbe zumeist noch einen (leichten) Schmerz. Unmittelbar nach der Behandlung wird das gelaserte Hautareal dann zusätzlich über ca. 10 Minuten nachgekühlt. Bei schmerzempfindlichen Patienten kann auf Wunsch das zu behandelnden Areal vor der Behandlung durch ein lokales Anästhetikum analgesiert und die Schmerzen somit weiter reduziert werden.
Nach der Behandlung kann es zu Hautrötungen oder leichten Schwellungen kommen, welche jedoch im Tagesverlauf wieder abklingen.
Die photodynamische Therapie (PDT) gilt als Goldstandard für die Behandlung der aktinischen Feldkanzersisierung. Ein Vorteil ist, dass neben der eigentlichen Läsion auch Sonnenschäden erfasst werden die mit bloßem Auge nicht sichtbar sind. Die kranken Hautzellen werden gezielt zerstört wobei das umliegende Gewebe geschont wird.
Durch das Auftragen einer lichtsensibilisierenden Substanz (5-Delta-Aminolaevulinsäure) kommt es in den erkrankten Zellen zur selektiven Bildung von Protoporphyrin IX. Diese Vorstufe des körpereigenen Stoffs Porphyrin ist lichtaktiv und verursacht unter dem Einfluss von Licht und Sauerstoff die Bildung von reaktiven Sauerstoffspezies (photodynamischer Effekt), welche zum Zelltod der kranken Zellen führen. Gesunde Zellen bleiben von diesem photophysikalischen Prozess praktisch unberührt.
Durch diesen Effekt ist es möglich mit einem speziellen Schwarzlicht (Wood-Licht) kranke Zellen sichtbar zu machen. Dieses diagnostische Verfahren, auch photodynamische Diagnostik (PDD) genannt, lässt die mit Protoporphyrin IX angereicherten Zellen fluoerszieren. Hierdurch können zusätzliche Lichtschäden und Präkanzerosen frühzeitig erkannt werden.
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung der aktinischen Keratosen, eine Festlegung der benötigen Felder (je nach Lokalisation) und Anzahl an voraussichtlich benötigten Sitzungen.
Behandlungsablauf (Aktivierung mit Tageslicht – Tageslicht-PDT):
Die PDT mit Tageslicht kann bei ausreichend starken Lichtverhältnissen im Freien durchgeführt werden. Nach Vorbehandlung der zu behandelnden Hautpartien durch einen scharfen Löffel bzw. Laser erfolgt das dünne Auftragen eines Photosensibilisators ohne Okklusion. Innerhalb von 30 Minuten nach Auftragen der Creme begibt sich der patient ins Freie und hält sich dort für zwei Stunden auf. Die PDT mit Tageslicht kann bei ausreichend starken Lichtverhältnissen im Freien durchgeführt werden. Nach zwei Stunden geht der Patient wieder hinein. Die Reste der Creme werden abgenommen und die Haut kann mit Wasser gereinigt werden. Der Patient soll sich in den nächsten 48 Stunden möglichst nicht dem Sonnenlicht aussetzen. Danach sollte er täglich einen Sonnenschutz, sowie eine feuchtigkeitsspendende Hautpflege verwenden.
Nach der Bestrahlung kann es zu leichten Schmerzen, Rötungen, Krusten sowie Schwellung, Juckreiz und Brennen der Haut kommen.
Wir empfehlen unseren Patienten eine strikte Lichtkarenz von 4 Wochen nach Bestrahlung um einer sogenannten postinflammatorischen Hyperpigmentierung vorzubeugen. In der Regel werden die Patienten nach einigen Wochen nochmal einbestellt, um das Ergebnis zu kontrollieren und um ggf. eine weitere Behandlung zu planen.
Behandlungsablauf (klassisch):
Nach Abtragen von Krusten und Schuppen im Bereich der zu behandelnden Hautpartien durch einen scharfen Löffel bzw. Laser erfolgt das Auftragen eines Photosensibilisators. Anschließend werden die Areale für 3-4 Stunden lichtdicht abgeklebt. Diese Zeit steht für den Patienten zur freien Verfügung. Nach 3-4 Stunden Einwirkzeit wird die Abdeckung entfernt und die zu bestrahlte Stelle gereinigt. Zunächst erfolgt wie oben bereits beschrieben eine photodynamische Diagnostik. Im zweiten Schritt wird die photodynamische Therapie mittels kaltem Rotlicht durchgeführt. Die Bestrahlung selbst dauert 10 Minuten pro Feld. Parallel dazu wird mit einem integrierten Kaltluftgerät die zu bestrahlende Stelle gekühlt. Während der Bestrahlung können Schmerzen auftreten, die individuell unterschiedlich stark wahrgenommen werden. Daher erhalten unsere Patienten ein Stunde vor Bestrahlung eine Schmerzmedikation.
Nach der Bestrahlung kommt es gewöhnlich zum Auftreten einer flächigen Rötung und sonnenbrandähnlichen Reaktionen welche im Normalfall innerhalb von einer Woche nach Bestrahlung wieder abklingen. In seltenen Fällen bilden sich Krusten, Erosionen oder vorübergehende Schwellungen welche sich jedoch nach einigen Tagen zurückbilden. Um Schwellungen vorzubeugen ist es ratsam in der ersten Nacht mit leicht erhöhtem Kopf zu schlafen sowie gegebenenfalls kurzfristig abschwellende Medikamente anzuwenden.
Wir empfehlen unseren Patienten eine strikte Lichtkarenz von 4 Wochen nach Bestrahlung um einer sogenannten postinflammatorischen Hyperpigmentierung vorzubeugen.
Bei stark ausgeprägten aktinischen Keratosen, M. Bowen oder oberflächlichen Basalzellkarzinomen sollte eine Wiederholung der Behandlung nach 2 Wochen durchgeführt werden.
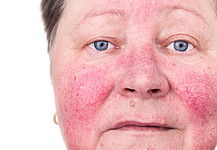
Die Rosacea stellt eine häufige, entzündliche Dermatose des Erwachsenenalters mit einem chronisch, schubhaften Verlauf dar. Die Ursachen der Rosacea sind nach wie vor nicht geklärt. Es handelt sich am ehesten um ein multifaktorielles Geschehen. Ultraviolette Strahlung und Veränderungen der Gefäß- bzw. Lymphgefäßregulationen können dabei eine Rolle spielen.
Die Leitsymptome der Rosacea sind Flush bzw. persistierende Erytheme, Papeln, Pusteln sowie Teleangiektasien. Diese manifestieren sich vor allem zentrofazial. Ferner können Hals, Dekolleté, Rücken sowie die Kopfhaut betroffen sein.
Die Rosacea wird in vier Stadien eingeteilt:
Im Vorstadium können flüchtige Erytheme nach z.B. Kosmetika, Hitze bzw. Kälte oder auch UV-Strahlung auftreten. Auch endogene Reize, wie scharfe Speisen, heiße Getränke oder Alkohol sowie Stress können Erytheme auslösen. Häufig besteht ein hoher Leidensdruck.
Bei der Rosacea erythematosa-teleangiectatica (Schweregrad I) leiden die Patienten unter einem persistierenden Erythem. Zudem treten mehr oder minder stark ausgeprägte Teleangiektasien auf. Darüber hinaus wird oftmals ein Brennen, Juckreiz, Stechen oder auch Schuppung und Trockenheit der Haut angegeben.
Typisch für eine Rosacea papulopustulosa (Schweregrad II) ist ein persistierendes zentrofaziales Erythem mit entzündlichen geröteten Papeln und Pustel, die über mehrere Wochen bestehen können. Bei einigen Patienten kann das gesamte Gesicht betroffen sein. In einzelnen Fällen können sich die Hautveränderungen auch an Brust, Hals, Dekolleté und auf der Kopfhaut befinden.
Kommt es zu lokalisierten oder diffusen Bindegewebs- und Talgdrüsenhyperplasien so wird von einer glandulär-hyperplastischen Rosacea (Schweregrad III) gesprochen. Vorzugsweise sind männliche Patienten betroffen.
Rosaceabehandlung
In erster Linie sollten individuelle Provokationsfaktoren gemieden werden. Des Weiteren empfehlen wir für eine effektive Therapie ein stadiengerechtes Behandlungskonzept, welches sich an den aktuellen Leitlinien zur Rosaceatherapie orientiert:
- Schweregrad I: Topische Therapie mit u.a. metronidazol- oder azelainsäure-haltigen Externa
- Schweregrad II: Topische und systemische Therapie mit a.e. Tetrazykline
- Schweregrad III: operative oder laserchirurgische (Co2-Laser) Abtragung von Hyperplasien
Darüber hinaus stehen ergänzende Therapieoptionen wie etwa chemical Peelings bzw. Laserbehandlungen zur Verfügung, die hervorragende kosmetische Effekte erzielen und in einigen Fällen die Krankheitsprogression möglicherweise verzögern.
Behandlungsablauf:
Bei einer Erstvorstellung erfolgt zunächst eine Beurteilung des Schweregrades der Rosaceae sowie eine anschließende Beratung bezüglich möglicher Therapieoptionen. Mögliche Auslöser, die zu einer Vasodilatation und Flushsymptomatik im Gesicht führen, wie z.B. Alkohol, scharfe Gewürze und heiße Getränke sollten gemieden werden. Insbesondere ist auf einen geeigneten Schutz vor UVA und UVB Strahlung zu achten.




Im Laufe des Lebens kommt es im Rahmen des natürlichen Alterungsprozesses der Haut zur Entstehung von Falten. Dabei sind die Hautalterung und die damit einhergehende Faltenbildung auf intrinsische, im Wesentlichen genetische Gegebenheiten, und extrinsische Faktoren wie Umwelteinflüsse zurück zu führen.
Mit zunehmendem Alter nimmt die Bildung der Bindegewebsfasern Kollagen und Elastin, die für Stabilität und Dehnbarkeit sorgen, ab, während der Abbau der Unterhaut-Fettschicht zunimmt. Zusätzlich kommt es durch äußere Einflüsse wie UV-Strahlung zur Freisetzung von freien Radikalen, die zu einer Zerstörung von Elastin und Kollagen führen.
Knitterfalten bis hin zu tiefen Runzeln und ein insgesamt fahlerer Teint sind die Folge.
Um den Zeichen des Alterns entgegenzuwirken, stehen verschiedene Anwendungsoptionen sowie deren Kombination zur Verfügung und werden von Ihrem Arzt an Ihre individuellen Bedürfnisse angepasst.
Botulinumtoxin A (Botox)
Bei Botulinumtoxin A handelt es sich um ein von Bakterien (Clostridium botulinum) erzeugtes Protein, welches durch die Hemmung der Erregerübertragung von Nervenzellen zur Entspannung von Muskelzellen führt. Vor allem mimisch bedingt Falten können durch die Entspannung der Gesichtsmuskulatur mittels Botulinumtoxin geglättet bzw deren Entstehung vorgebeugt werden. Die Wirkung von Botulinumtoxin setzt innerhalb von 48 Stunden nach der Injektion in die gewünschte Muskelpartie ein und hält bis zu etwa 6 Monaten an.
Nach der Injektion von Botulinumtoxin entspannt sich die Muskulatur in dem entsprechenden Behandlungsareal und die Falten werden für einen bestimmten Zeitraum geglättet. Sowohl durch den körpereigenen Abbau von Botulinumtoxin als auch die Ausbildung neuer Nervenfasern ist die Wirkung von Botulinumtoxin reversibel.
Injektion von Botulinumtoxin (Botox, Vistabel, Bocuture, Azzalure) zur Behandlung von:
- Augenfalten ("Krähenfüße")
- Glabella Zornesfalten
- Stirnfalten
- Oberlippenfalten
- Pflastersteinkinn
- Nächtliches Zähneknirschen (Bruxismus)
Tiefere Falten weisen einen ausgeprägteren Gewebeverlust auf und können mittels Volumenfillern aufgefüllt werden.
Volumenfiller (Hyaloronsäure)
Hyaluronsäure ist eine körpereigene Zuckerverbindung und ein wichtiger Bestandteil des Bindegewebes. Eine wichtige Eigenschaft von Hyaloronsäure ist die Fähigkeit, Wasser zu binden und die Neubildung von Kollagen anzuregen. Somit können Volumenverlust und tiefe Falten ausgeglichen und die Elastizität der Haut wieder hergestellt werden.
Indikationen für Volumenfiller (Hyaluronsäure, Hydroxylapatit):
- Faltenunterspritzung
- Mundwinkelkorrekturen
- Lippenaugmentation
- Volumenaugmentation
- Hohlwangen
- Augenringe
- Kinnkonturierung
- Eingesunkene Schläfen
- Ohrläppchenaugmentation
- Handrückenunterfütterung
- Nasenkorrekturen
Des Weiteren kommen Verfahren wie Laserresurfacing, Kleresca ® und Skinbooster oder Peelings zum Einsatz.
Neuer Trend: Vampir Lifting – Faltenbehandlung mit Eigenblut
Das Vampir-Lifting (PRP-Therapie) ist eine neue Form der Faltenbehandlung, die besonders natürliche Ergebnisse verspricht. Bei der PRP-Therapie werden bestimmte Bestandteile aus dem eigenen Blut gezielt zur Hautverjüngung eingesetzt. Das verwendete Plasma ist reich an Blutplättchen, regenerierenden Proteinen und sogenannten Wachstumsfaktoren. Diese Wachstumsfaktoren stimulieren die hauteigene Regeneration und regen die Kollagenproduktion an. Die Hautstruktur verbessert sich.
Die Wirkungsweise der Eigenbluttherapie lässt sich am ehesten mit der Hyaluronsäurebehandlung vergleichen. Hyaluronsäure ist ebenfalls eine körpereigene Substanz, der die Kollagenproduktion der Haut anregt. Die Eigenblutbehandlung kann bei Bedarf auch mit anderen Anwendungen kombiniert werden, etwa mit Skinboostern oder einem Microneedling.
Folgende Wachstumsfaktoren sind im PRP vorhanden:
- TGF-beta: Förderung des Zellwachstums, Gefäßneubildung
- PDGF-AB: Stimulierung des Zellwachstums
- bFGF: Anregung der Fibroblasten
- IGF: Förderung der Kollagensynthese, Zellproliferation, Fibroblastenmigration
- VEGF: Stimulierung der Endothelzellproliferation und Migration
- EGF: Förderung derGefäßneubildung, Regulierung der extrazellulären Matrixregeneration, Stimulierung der Fibroblastenmigration








